|
|
| |
|
|
| |
ALLUCE VALGO
L'alluce valgo è una patologia del piede molto frequente caratterizzata dalla deviazione mediale cioè verso l'interno di un osso del piede chiamato primo metatarso associato a deviazione laterale della prima falange, spesso complicato da una borsite (volgarmente detta nosetta o cipolla) molto dolente, da metatarsalgie e Neuroma di Morton.
- La causa della patologia
può essere congenita o può anche derivare dall'utilizzo di calzature non adatte e troppo strette in punta con tacchi alti, indossate per parecchie ore,da alterazioni della volta plantare come piede piatto valgo o pronato oppure da lassità legamentose e tendinee.
La diagnosi è prettamente clinica ed allo scopo di valutare in modo preciso lo stadio della patologia viene normalmente prescritta dal medico una radiografia sotto carico.
- Il trattamento conservativo
è indicato nella fase iniziale e cioè quando ci si trova di fronte ad un
alluce valgo di I° grado con una deviazione più limitata, questo consiste nel prescrivere al paziente
l'utilizzo di divaricatori digitali,un esame baropodometrico per il confezionamento di plantari
specifici, fisioterapia (ultrasuoni in acqua,tecarterapia,laser) con la funzione di ridurre la sintomatologia di un eventuale borsite e di metatarsalgie conseguenti alla deviazione dell'alluce,
terapia infiltrativa nel caso vi sia la presenza di neuroma di morton.
Laddove il trattamento conservativo abbia fallito o la patologia sia già evoluta al secondo stadio e il disturbo sia persistente e invalidante per il paziente che spesso non riesce nemmeno a camminare,viene consigliato l'intervento chirurgico.
- L'intervento chirurgico
Il tipo di intervento più frequente è quello chiamato osteotomia percutanea distale: questa tecnica mira a correggere la deviazione attraverso una piccola incisione cutanea (un centimetro circa) a livello distale del metatarso.
L'intervento chirurgico dura circa 20 minuti, si svolge in day-surgery e il paziente potrà tornare a casa con i propri piedi perché non cè alcuna degenza ospedaliera.
Infatti il paziente può riprendere a camminare il giorno stesso, indossando unapposita scarpetta, che dovrà portare per un mese circa. La correzione viene mantenuta da un filo che rimane in sede per quattro settimane. La sua rimozione avviene in ambulatorio ed è indolore.
A distanza di tre mesi circa dallintervento, sarà un controllo radiografico ad accertare lavvenuta consolidazione dellosso e il grado di correzione.
E a quel punto infatti il problema verrà definitivamente superato
|
............................................................................................................................................
POLLICE DELLO SCIATORE
Si tratta di una lesione del legamento collaterale ulnare dell’articolazione metacarpo-falangea.
È detta comunemente pollice dello sciatore, perché è sovente il risultato di una caduta sulla mano aperta che tiene il bastone da sci, oppure nel tentativo di afferrare una palla o durante una collisione con l’avversario in sport come il basket.
- La lesione di Stener
Si parla di lesione di Stener, quando il legamento lesionato si ripiega su se stesso e l’aponeurosi del muscolo adduttore si trova interposta tra le due estremità dello stesso e ne impedisce una guarigione spontanea.I sintomi tipici sono dolore e gonfiore nella parte interna del pollice e instabilità dell’articolazione specialmente per le funzioni di pinza e presa. La diagnosi si basa su una visita specialistica che può essere completata da un esame ecografico e radiologico, che può mostrare il distacco di un frammento osseo dalla base della prima falange.
- La terapia conservativa
è indicata nelle lesioni parziali del legamento.
Si consiglia l’immobilizzazione tramite tutore per 4-6 settimane.
A partire dalla quinta settimana si può cominciare con l’ergoterapia e la terapia fisica ( laser).
Esercizi e attività che richiedono movimenti di pinza forzata sono da evitare per 2-3 mesi.
Per le lesioni complete con chiara instabilità articolare, così come per le lesioni di Stener, si consiglia il trattamento chirurgico.
L’operazione consiste nella sutura o reinserzione del legamento lesionato. Il programma di riabilitazione postoperatoria è simile al trattamento conservativo delle lesioni parziali.
L’incapacità lavorativa, che dipende dal tipo di attività professionale svolta, può variare da 1-2 settimane per le attività d’ufficio a 2-3 mesi per i lavori manuali pesanti.
Le attività sportive, specialmente per chi pratica un’attività agonistica, possono essere riprese molto presto utilizzando un tutore ortopedico o in materiale termoplastico che protegga la loro mano e in particolare il pollice da movimenti di sovraccarico del legamento collaterale ulnare.
|
............................................................................................................................................
LA SINDROME DELLA BENDELLETTA ILEOTIBIALE
Sotto questo termine rientra un quadro infiammatorio cronico che interessa l'ultimo tratto della fascia lata (bendelletta o tratto ileotibiale).
Questa aponeurosi che ricopre i muscoli laterali della coscia si inserisce a livello del tubercolo del Gerdy, sulla superficie antero-laterale della tibia, passando a ponte sul condilo laterale del femore. In questo punto può verificarsi un attrito meccanico che genera uno stato infiammatorio doloroso a carico del tessuto fibroso e della borsa sierosa interposta e che si acutizza nei movimenti di flesso-estensione del ginocchio.
Particolarmente diffusa tra i calciatori, i podisti, i ciclisti e soprattutto gli atleti di triathlon, può insorgere per un sovraccarico in allenamento (ad es. circuiti lunghi con alternanza di salita e discesa, allenamenti intensi per la forza esplosiva e pliometria), una frequente alternanza di corsa e bici magari con un erroneo assetto dei pedali, la pratica su terreni duri e irregolari in allenamento o partita.
Alcuni fattori anatomici possono favorire l'insorgere dalla patologia come ad esempio il varismo di ginocchio che causa una maggiore sporgenza del condilo femorale laterale e quindi un rischio maggiore di conflitto meccanico con il tratto ileotibiale, un retropiede varo, una retrazione della catena muscolare posteriore.
Il sintomo principale è il dolore laterale di ginocchio, acuito dalla flesso estensione nei primi 30°. A volte è presente anche un gonfiore a livello dell'inserzione della bendelletta.
La pratica sportiva è spesso resa impossibile dal male e dalla sensazione di rigidità che ad essa si accompagna.La diagnosi è sostanzialmente clinica e si avvale di test specifici che mirano a riprodurre il conflitto tra bendelletta e condilo.
- L'ecografia
può aiutare a confermare la diagnosi e rendere conto del grado di infiammazione .
La RMN può essere utile nella diagnosi differenziale con una meniscopatia esterna.
Il trattamento iniziale è sempre conservativo e consiste in un mix di terapie fisiche e manuali.
In fase acuta è necessario ridurre, variare o sospendere l'attività sportiva a seconda della gravità della situazione; durante le sedute di riabilitazione vengono applicate delle terapie fisiche (soprattutto laser ad alta potenza e ultrasuoni,tecar), terapie manuali (massaggio decontratturante del tensore della fascia lata e del ventaglio gluteo, massaggio trasversale profondo della bendelletta), allungamento muscolare selettivo, eventuale lavoro di tonificazione muscolare a carico dei muscoli rotatori di tibia e/o femore, esercizi di coordinazione muscolare.
Un ulteriore aiuto può venire dalla terapia farmacologica locale (mesoterapia).
Più raramente è necessario effettuare una valutazione baropodometrica con conseguente confezione di plantari correttivi.
Infine è spesso necessaria la terapia manuale manipolativa per risolvere blocchi articolari spesso presenti nei quadri cronicizzati.
In casi selezionati, resistenti al trattamento conservativo, può essere presa in considerazione la soluzione chirurgica.
............................................................................................................................................
LA CERVICALGIA
- Cosa è?
Per cervicalgia si intende dolore a livello del rachide cervicale
ed in termini più semplicistici a livello del collo.
E' una patologia molto comune che ha un eziologia (causa)
multifattoriale, infatti si possono distinguere cervicalgie muscolo-
tensive, traumatiche (colpo di frusta), su base artrosica, discale, etc.
A seconda delle strutture anatomiche interessate i sintomi possono
variare, nelle cervicalgie muscolotensive prevale il dolore e la rigidità
muscolare alla base del collo,sui muscoli laterocervicali e talvolta
anche a livello nucale,nonchè limitazione della mobilità del capo
soprattutto nelle rotazioni, mentre nelle forme traumatiche oltre
ai sintomi sopradescritti possono essere presenti anche cefalea,
nausea,vertigini e laddove sia presente anche un ernia discale
cervicale possono irradiarsi al braccio fino alle dita delle mano
sotto forma di dolore e parestesie (formicolii), in tal caso si parlerà
di cervicobrachialgia.
Il Medico attraverso una visita clinica pone la Diagnosi e dal punto di
vista terapeutico prescrive farmaci ad azione antinfiammatoria e
miorilassante, qualora la sintomatologia tenda a persistere approfondisce
il quadro clinico attraverso accertamenti diagnostici strumentali quali
(Rx,TAC,RMN) ed invia il paziente al Dottore in Fisioterapia/Fisioterapista
il quale attraverso la valutazione clinico funzionale imposta il trattamento
fisioterapico più opportuno in relazione alla specifica patologia cervicale.
- Metodiche riabilitative
Tra le varie metodiche riabilitative, la Laserterapia, la Tecarterapia , la
Terapia manuale e gli esercizi Kinesiterapici tipo Back School sono quelle
che hanno dimostrato un ottima efficacia terapeutica nella risoluzione
della sintomatologia dolorosa, della contrattura dei muscoli cervicali e
nel ripristino del range articolare (mobilità del capo e del collo).
Inoltre il Fisioterapista, a scopo preventivo, provvederà mediante nozioni
di ergonomia articolare ad educare il paziente circa le posture più corrette
da utilizzare nelle varie attività di vita quotidiana.
............................................................................................................................................
LA COCCIGODINIA O DOLORE AL COCCIGE
- Cosa è?
Con il termine coccigodinia si intende il dolore che si avverte nella zona del coccige, in particolare quando questo è esacerbato dalla posizione seduta.
Tale sintomo può avere varie cause e quindi il trattamento della coccigodinia deve tendere a individuarne l’origine e quindi instaurare l’opportuna terapia.
Più frequentemente la coccigodinia è la conseguenza di cadute misconosciute o non ricordate, può conseguire a un parto naturale, o a seguito di sforzi ripetuti di varia natura o interventi chirurgici.
Il dolore, spesso è intenso, definito intollerabile, può condizionare in modo anche serio i rapporti sociali, lavorativi e di relazione interpersonale.
Esso può regredire spontaneamente per poi ripresentarsi anche a distanza di anni e perdurare a lungo nel tempo con la medesima intensità o anche essere ingravescente.
La coccigodinia si osserva con significativa incidenza maggiormente nelle donne e tale preferenza potrebbe essere spiegata con la differente conformazione anatomica della pelvi femminile che, in genere, espone di più le vertebre coccigee.
- La causa del dolore
in assenza di altre evidenti patologie, nella maggior parte dei casi va riferita a un’infiammazione cronica del coccige per una sorta d’instabilità o microinstabilità.
La coccigodinia, contrariamente a quello che comunemente si ritiene, nella maggioranza dei casi, può essere curata
- Il trattamento
Come per quasi tutte le affezioni della colonna vertebrale, il trattamento, in prima istanza e in linea di massima, deve essere quello medico-conservativo e inizialmente consiste nell'utilizzo dei classici farmaci antinfiammatori e nel sottoporre il paziente a terapie fisiche come la jonoforesi gli ultrasuoni e la tens, qualora persistano i sintomi è indicata anche la terapia infiltrativa con cortisonici o la mesoterapia, a scopo preventivo si prescrive anche l'utilizzo di una ciambella da posizionare sotto i glutei quando ci si siede.
Se a distanza di circa 6 mesi i sintomi non regrediscono e la qualità della vita di chi ne soffre sia particolarmente condizionata,al fallimento della terapia medica, può seguire quella chirurgica.
|
|
| |
............................................................................................................................................
SINROME DEL TUNNEL CARPALE
|
Questa sindrome si produce per un conflitto meccanico tra contenente e contenuto all'interno del canale del carpo del polso.
Più precisamente il nervo mediano viene compresso contro il legamento traverso del carpo, generando deficit sensitivi e motori di entità variabile
Esiste una forma primitiva (la più diffusa) dovuta ad una infiammazione (sinovite ipertrofica dei tendini flessori) e una forma secondaria dovuta a malattie sistemiche (amiloidosi, artrite reumatoide, diabete mellito) o a esiti di fratture a carico del polso che consolidando hanno prodotto un restringimento del tunnel.
Prevale nettamente nel sesso femminile, in età fertile ed è spesso bilaterale.
Il fattore ormonale gioca un ruolo cruciale anche se non pienamente chiarito, e questo spiega la maggiore ricorrenza dei sintomi durante le mestruazioni, la gravidanza e in menopausa.
Nelle forme primitive i sintomi sono caratterizzati da parestesie(alterazioni della sensibilità della mano) tipicamente notturne con sensazione di addormentamento estesa alla superficie volare delle prime 4 dita.
I pazienti spesso riferiscono una fastidiosa difficoltà a compiere movimenti fini come allacciare le stringhe delle scarpe o chiudere un bottone.
Nelle secondarie, oltre alle parestesie, è presente spesso anche il dolore che invece peggiora con il movimento e quindi è prevalentemente diurno. Inoltre sono più spesso coinvolte le fibre motorie e pertanto nel tempo, può verificarsi un "appiattimento" a carico dell'eminenza tenar (zona muscolare alla base del pollice) che accresce la preoccupazione del paziente.
- La diagnosi
si basa su test clinici specifici e su un esame elettromiografico per valutare il grado di compromissione del nervo. Possono essere utili altri esami nelle forme secondarie, a seconda del sospetto clinico (esami del sangue, radiografie, RMN).
- La prognosi
è generalmente benigna con totale scomparsa dei disturbi della sensibilità nelle forme primarie.
Nelle forme secondarie invece, con interessamento della componente motoria,è spesso necessario un intervento chirurgico per evitare l'insorgere di disturbi della forza e del trofismo muscolare spesso irreversibili.
|
- Il trattamento
delle forme primarie è inizialmente conservativo e si basa sull'applicazione di terapie fisiche (Ultrasuoni e Laserterapia), sul rinforzo dei gruppi muscolari deficitari e su esercitazioni per il recupero della coordinazione fine associate all'assunzione di farmaci specifici per bocca.
Eventualmente si può valutare se effettuare un ciclo di infiltrazioni con farmaci corticosteroidei.
Nelle forme più resistenti la soluzione è chirurgica e consiste nel sezionare il legamento traverso del carpo attraverso un piccolo taglio sulla superficie volare del polso, intervento che si effetua in regime di day hospital e consente in 15/20 giorni di ritornare alla piena attività.
|
|
............................................................................................................................................
|
| |
|
|
| |
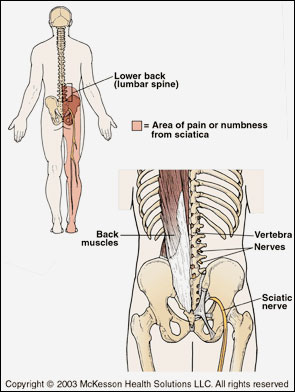
LOMBOSCIATALGIA
Si
tratta di una patologia che si localizza al
rachide lombare interessando anche i rami nervosi
che vanno a costituire il nervo sciatico.
L' eziologia (causa) più frequente è la degenerazione
del disco intervertebrale (protrusioni, ernie,
bulging), vi sono poi altre cause quali l'artrosi,
tumori, etc.).
- I sintomi principali:
dolore lombare ed irradiato lungo il decorso
dello sciatico con parestesie contrattura muscoli
paravertebrali e possibili deficit di forza
dei muscoli innervati dallo stesso.
- Il trattamento riabilitativo:
prevede inizialmente terapie antinfiammatorie
(LASER, ULTRASUONI) associati a terapie miorilassanti
come(MASSOTERAPIA SEGMENTARIA, TERMOTERAPIA)
- In una fase successiva:
KINESITERAPIA onde migliorare il tono delle
strutture muscolari paravertebrali (muscoli
della colonna vertebrale) per mezzo di tecniche
specifiche: back school, McKenzie.
|
 |
............................................................................................................................................
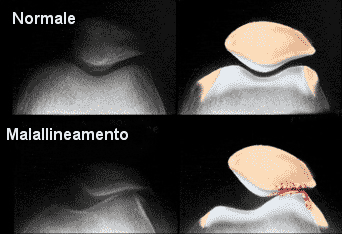
SINDROME FEMOROROTULEA
|
Si
tratta di una patologia che colpisce principalmente
il sesso femminile in una età compresa tra i
15 e 45 anni caratterizzata da infiammazione
della cartilagine articolare rotulea con possibili
lesioni della stessa.
- I sintomi principali: per lo più dolore
retrorotuleo esterno che può estendersi anche
medialmente e aumenta dopo posture prolungate
con le ginocchia flesse e nella salita e discesa
dalle scale.
- Le cause: possono essere congenite
o traumatiche.
|
 |
- Il trattamento riabilitativo: prevede l'eliminazione
del dolore che viene ottenuto attraverso terapie antinfiammatorie
(LASER, ULTRASUONI, IONOFORESI), il rinforzo muscolare
del muscolo quadricipite in particolare del vasto mediale
attraverso l'elettrostimolazione selettiva e le contrarioni
isometriche in catena cinetica chiusa con il fine di
stabilizzare la rotula.
In contemporanea risulta utile anche l'utilizzo di ginocchiere
con foro stabilizzatore oppure applicazioni di taping
secodo Mc Connel, Levine. Con l'utilizzo di tali tecniche
riabilitative conservative si ottengono ottimi risultati
e solo in pochi casi si rende necessario l'intervento
chirurgico di release rotuleo e di toilette chirurgica
della cartilagine.
............................................................................................................................................
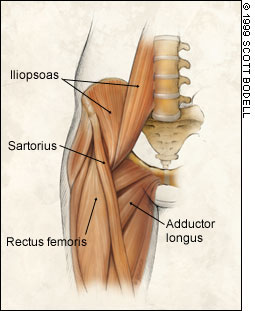
PUBALGIA
|
La
pubalgia o sindrome retto-adduttoria è una patologia
da sovraccarico funzionale dell'inserzione distale
dei muscoli addominali e prossimale degli adduttori
caratterizzata da una sintomatologia dolorosa
della regione pubica che spesso tende ad irradiarsi
lungo la faccia anteromediale della coscia o
lungo la parete addominale . E' una patologia
piuttosto frequente in alcuni sport (calcio
scherma,basket,corsa ostacoli, hokey,etc.)
- La diagnosi: è per lo più clinica anche
se spesso è opportuno approfondire il quadro
clinico attraverso accertamenti strumentali
come (rx, ecografia, rmn).
- La terapia conservativa: riveste un
ruolo dominante ed è basata in fase iniziale
sul riposo funzionale, crioterapia, terapia
farmacologica (fans) e sulla terapia fisica
(laser di potenza.ultrasuonoterapia, jonoforesi
con fans).
|
 |
- Nella fase successiva: l'approccio riabilitativo
diventa per lo più Kinesiterapico attraverso il potenziamento
muscolare isometrico e lo stretching dei muscoli adduttori
e di tutta la catena cinetica posteriore fino al tendine
d'achille.
- Il potenziamento isometrico: deve anche interessare
i muscoli retti e obliqui dell'addome. Utile previa
valutazione il trattamento manipolativo del rachide
in toto e delle sacro iliache onde eliminare eventuali
blocchi arti-colari e relativi compensi posturali.
............................................................................................................................................
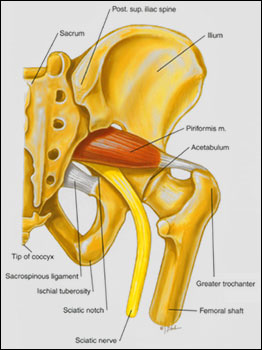
SINDROME DEL PIRIFORME
|
Per
sindrome del piriforme s'intende una sintomatologia
di tipo sciatalgico conseguente ad un alterazione
strutturale del muscolo piriforme stesso che
diviene rigido e voluminoso tanto da comprimere
il nervo sciatico scatenando dolori e parestesie
nella regione glutea ed alla porzione posteriore
dell'arto inferiore.
- Chi colpisce: prevalentemente le donne
(rapporto 6:1 con gli uomini) ed è abbastanza
frequente anche se spesso misconosciuta.
- Le cause: Tra le cause ipotizzate,
traumi diretti, microtraumi ripetuti della regione
glutea, trigger point, stati flogistici. Tali
cause provocano la formazione di bande miofasciali
particolarmente fibrotiche e poco elastiche
all'interno del muscolo piriforme che diventa
più rigido comprimendo così il nervo sciatico
contro l'arcata ossea del grande forame ischiatico.
Alcuni autori ipotizzano che la compressione
possa anche verificarsi all'interno del ventre
muscolare la diagnosi è fondamentalmente clinica.
|
 |
- I test clinici: il piu citato e patognomonico
è il test di" freiberg" che consiste nel far sdraiare
il paziente sul lettino in posizione prona flettere
passivamente il ginocchio a 90° portare la gamba all'esterno
per imprimere al femore una rotazione interna. Oltre
a tale test il muscolo piriforme può essere valutato
con la pressopalpazione alla ricerca di zone contratte
e trigger points.
- Il trattamento: si basa sulla massoterapia
locale con compressione ischemica, ultrasuonoterapia
a micromassaggio e sretching statico al fine di rimuovere
le aderenze cicatriziali ed i trigger points restituendo
così al muscolo una normale meccanica e favorendo il
ritorno del flusso ematico normale.
............................................................................................................................................
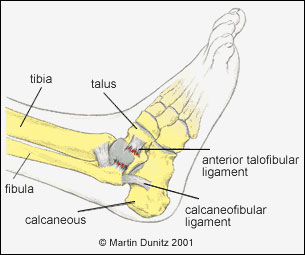
DISTORSIONE DI CAVIGLIA
|
E'
un evento traumatico frequente negli sportivi
che si verifica in seguito ad un movimento estremo
del piede in inversione o eversione.
- Le più frequenti sono le distorsioni
con il piede in inversione data la maggior mobilità
del compartimento laterale della caviglia e
possono comportare a seconda della gravità lesioni
capsulari dei legamenti in particolare il peroneo
astragalico anteriore e il peroneo calcaneare
nonchè nei casi più severi lesioni ossee (fratture
malleolari).
- Tipi di distorsioni: si distinguono
distorsioni di I°,II°,III° grado.
|
 |
- Nelle lesioni di I° grado: il dolore e d il
gonfiore sono lievi i legamenti risultano integri, in
questo caso il trattamento consiste nel confezionamento
di un bendaggio elastico associato a riposo funzionale
applicazioni di ghiaccio e terapie fisiche come ultrasuoni
ionoforesi laser.
- Le lesioni di II°e III°grado: interessano anche
i legamenti e sono caratterizzate da dolore tumefazione
anche molto importante ed ematoma sul compartimento
laterale associati a impotenza funzionale ed instabilità.
- Il trattamento: in tali casi prevede riposo
funzionale utilizzo di bendaggio elastico deambulazione
con stampelle, ghiaccio terapie fisiche ed inizio precoce
della piscina.
- Successivamente: importante il recupero del
rom (range of motion) attraverso mobilizzazioni attivo-passive
nonchè il rinforzo muscolare ricercando un buon equilibrio
fra i muscoli mediali e laterali della caviglia associando
anche il lavoro propiocettivo con tavolette instabili
di freeman e con balzi sul tappeto elastico (bouncer)
alla ripresa della attività sportiva almeno per le prime
settimane, si consiglia a scopo preventivo il confezionamento
di taping anelas-tico.
|
|
| |
............................................................................................................................................
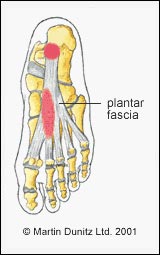
FASCITE PLANTARE
|
Si
tratta di un entesopatia meccanodegenerativa delle
strutture tendinee fasciali e legamentose che
si inseriscono in corrispondenza della tuberosità
del calcagno. La diagnosi è principalmente clinica
(utile per approfondire il quadro clinico rx ed
ecografia).
- La sintomatologia dolorosa: si localizza
nella regione posteriore della pianta del piede,
che si irradia in avanti lungo il margine mediale
della volta plantare.
- L'ipotesi eziologica: (causa) più accreditata
è il sovraccarico funzionale. Infatti è una patologia
frequente negli atleti (podisti, calciatori, tennisti,
etc, che praticano l'attività sportiva su superfici
piuttosto dure) e nelle persone in sovrappeso.
Altra ipotesi, che però in seguito a vari studi
è stata esclusa, è la Presenza del cosidetto sperone
calcaneare. Infatti è stato dimostrato che solo
il 10% di tutti gli speroni calcaneari visibili
con le rx erano sintomatici.
|
 |
- Alterazioni della volta plantare: come piedi
piatti con valgismo oppure piedi cavi e l'utilizzo di
calzature non idonee possono favorire la patologia.
- Il trattamento: è conservativo ed è improntato
sul riposo funzionale (da eventuali attività sportive
e nel limite del possibile nella vita quotidiana) sull'utilizzo
di farmaci antinfiammatori (fans), ghiaccio da applicare
localmente due volte al giorno per 20 minuti.
La terapia fisica è altresì indicata, specialmente ultrasuoni
a testa fissa associati alla laser terapia di potenza
(laser 808nm, nd yag).
Anche l'eswt (onde d'urto) sono indicate per un ciclo
di 3-4 sedute.
Il trattamento prevede anche il confezionamento
di plantari con la funzione di ammortizzare i sovraccarichi
funzionali e riequilibrare la biomeccanica del piede.
|
|
| |
| |
|
|
| |
|
|
|